Con lo sviluppo di un modello progettato in laboratorio della barriera emato-encefalica (BBB) umana, neuroscienziati del Picower Institute del MIT hanno scoperto come il gene più comune di rischio del morbo di Alzheimer (MA) induce le placche di proteina amiloide a distruggere il sistema vascolare del cervello e hanno mostrato di riuscire a prevenire i danni con farmaci già approvati per uso umano.
Circa il 25% delle persone hanno la variante E4 del gene APOE, che aumenta sostanzialmente il loro rischio di MA. Quasi tutti quelli con MA, e anche alcune persone anziane senza la malattia, soffrono di 'angiopatia amiloide cerebrale' (CAA), una condizione in cui depositi di proteine amiloidi sulle pareti dei vasi sanguigni danneggiano la capacità della BBB di trasportare correttamente i nutrienti, di eliminare i rifiuti e prevenire l'invasione di agenti patogeni e sostanze indesiderate.
Nel nuovo studio, pubblicato l'8 giugno su Nature Medicine, i ricercatori hanno individuato il tipo specifico di cellule vascolari (periciti) e il percorso molecolare (calcineurina/NFAT), attraverso il quale la variante APOE4 promuove la patologia CAA.
La ricerca indica che nelle persone con la variante APOE4, i periciti nei vasi capillari sfornano troppe proteine APOE, ha spiegato l'autrice senior dello studio Li-Huei Tsai, professoressa di neuroscienze e direttrice dell'Istituto Picower. L'APOE induce le proteine amiloidi, che sono più abbondanti nel MA, a raggrupparsi. Nel frattempo, l'attivazione più elevata del percorso molecolare calcineurina/NFAT da parte dei periciti malati, sembra incoraggiare l'espressione elevata dell'APOE.
Ci sono già farmaci che sopprimono il percorso. Attualmente sono usati per tenere a bada il sistema immunitario dopo un trapianto. Quando i ricercatori hanno somministrato alcuni di questi farmaci (che comprendono ciclosporina A e FK506) alle BBB con la variante APOE4 cresciute in laboratorio, hanno accumulato molto meno amiloide di quelle non trattate.
“Abbiamo identificato un percorso genetico specifico che si esprime in modo diverso nella popolazione che è suscettibile al MA”, ha detto il primo autore dello studio Joel Blanchard, postdottorato nel laboratorio della Tsai. “Avendolo identificato potremmo individuare i farmaci che modificano questo percorso facendolo tornare a uno stato non-malato e correggere questo esito che è associato con il MA”.
Costruire barriere
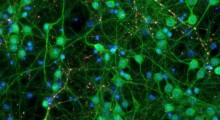
Per studiare la connessione tra MA, variante APOE4 e CAA, Blanchard, la Tsai e i co-autori hanno blandito cellule staminali pluripotenti indotte umane a diventare i tre tipi di cellule che compongono la BBB: cellule endoteliali cerebrali, astrociti e periciti. I periciti sono stati modellati da cellule murali che hanno testato ampiamente per assicurare che mostrassero proprietà ed espressione genica simili ai periciti.
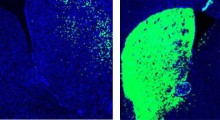
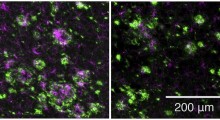
Coltivate per due settimane in una scaffalatura tridimensionale di idrogel, le cellule modello di BBB si assemblavano in capillari che mostravano le proprietà naturali della BBB, incluse bassa permeabilità alle molecole ed espressione degli stessi geni chiave, proteine e pompe molecolari come le BBB naturali. Quando immersi in terreni di coltura con molte proteine amiloidi che imitavano le condizioni del cervello con MA, i modelli BBB sviluppati in laboratorio esibivano lo stesso tipo di accumulo di amiloide visto nella malattia umana.
Con un modello BBB stabilito, hanno poi cercato di testare la differenza apportata dall'APOE4. Hanno mostrato con diverse misurazioni che i modelli di BBB portatori di APOE4 hanno accumulato più amiloide dai terreni di coltura dei portatori di APOE3, la variante più tipica e sana.
Per capire come l'APOE4 produce la differenza, hanno progettato otto diverse versioni che coprono tutte le possibili combinazioni dei tre tipi di cellule con APOE3 o APOE4. Quando hanno esposto questi modelli vecchi di mesi a terreni di coltura ricchi di amiloide, solo le cellule murali con APOE4 di tipo pericite hanno mostrato un eccessivo accumulo di proteine amiloidi. La sostituzione delle cellule murali APOE4 con quelle portatrici di APOE3 ha ridotto la deposizione di amiloide. Questi risultati caricano la colpa della patologia di tipo CAA interamente sulle spalle dei periciti.
Per validare ulteriormente la rilevanza clinica di questi risultati, il team ha anche esaminato l'espressione dell'APOE in campioni di vasi capillari della corteccia prefrontale e dell'ippocampo del cervello umano, due regioni colpite in modo cruciale nel MA. Coerentemente con il modello di BBB di laboratorio del team, le persone con APOE4 hanno mostrato un'espressione più alta del gene nel sistema vascolare, e in particolare nei periciti, rispetto alle persone con APOE3: “Questo è un punto saliente di questo lavoro”, ha detto la Tsai, uno dei membri fondatori dell'Aging Brain Initiative del MIT. “È davvero fantastico, perché sottolinea la funzione specifica di tipo cellulare dell'APOE”.
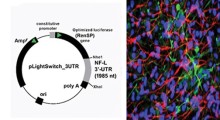
Un percorso verso il trattamento?
Il passo successivo è stato determinare come l'APOE4 diventa così sovra-espresso dai periciti. I ricercatori hanno quindi individuato centinaia di fattori di trascrizione (proteine che determinano come sono espressi i geni) che erano regolati in modo diverso tra cellule murali di tipo periciti APOE3 e APOE4. Poi hanno esaminato minuziosamente quella lista per vedere quali fattori impattano specificamente l'espressione APOE. È emerso un gruppo di fattori che erano sovra-regolati nelle cellule APOE4: quelli che facevano parte del percorso calcineurina/NFAT. E hanno osservato una sovra-regolazione simile del percorso nei periciti dei campioni di ippocampo umano.
Indagando se l'attività di segnalazione elevata di questo percorso può causare una maggiore deposizione di amiloide e CAA, hanno testato i farmaci ciclosporina A e FK506 perché comprimono l'attività del percorso. E hanno scoperto che i farmaci riducono l'espressione di APOE nelle cellule murali di tipo periciti e quindi nei depositi di amiloide mediati da APOE4 nei modelli di BBB. Essi hanno inoltre testato i farmaci nei topi portatori di APOE4 e hanno visto che i farmaci riducono l'espressione di APOE e l'accumulo di amiloide.
Blanchard e la Tsai hanno osservato che i farmaci possono avere effetti collaterali significativi, quindi i loro risultati potrebbero non suggerire di usare esattamente quei farmaci per affrontare la CAA nei pazienti: “I risultati puntano invece verso il valore di capire il meccanismo”, ha detto Blanchard. “Ci permettono di progettare la selezione di piccole molecole per trovare farmaci più potenti che hanno meno effetti indesiderati”.
Fonte: MIT-Massachusetts Institute of Technology (> English text) - Traduzione di Franco Pellizzari.
Riferimenti: Joel Blanchard, Michael Bula, Jose Davila-Velderrain, Leyla Anne Akay, Lena Zhu, Alexander Frank, Matheus B. Victor, Julia Maeve Bonner, Hansruedi Mathys, Yuan-Ta Lin, Tak Ko, David Bennett, Hugh Cam, Manolis Kellis, Li-Huei Tsai. Reconstruction of the human blood–brain barrier in vitro reveals a pathogenic mechanism of APOE4 in pericytes. Nature Medicine, 8 June 2020, DOI
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer onlus di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.




 Associazione Alzheimer OdV
Associazione Alzheimer OdV