 Image by stefamerpik on Freepik.com
Image by stefamerpik on Freepik.com
Un team di ricerca guidato da Priya Palta PhD/MHS, prof.ssa associata di neurologia dell'Università della Carolina del Nord, ha scoperto che alcuni biomarcatori del morbo di Alzheimer (MA) e di neurodegenerazione nel sangue in mezza e tarda età avevano forti associazioni con la demenza della vecchiaia.
Prima dell'avvento di ricerche approfondite, il MA veniva diagnosticato con sicurezza solo dopo la morte, quando i professionisti medici potevano osservare al microscopio nel cervello i cambiamenti fisici associati alla malattia, come la comparsa di placche di proteine e grovigli neurofibrillari.
E se i medici potessero diagnosticare la demenza con un semplice prelievo di sangue quando ci sono sintomi iniziali? Bene, quella realtà non è troppo lontana. I ricercatori stanno ora misurando accumuli di proteine nel sangue, chiamati biomarcatori, che possono usare per tracciare inizialmente la patologia cerebrale nei pazienti e identificare quelli a rischio di demenza più avanti nella vita.
Tuttavia, sono necessarie ulteriori ricerche per comprendere meglio le associazioni tra biomarcatori del sangue e rischio di demenza. Ad oggi, gli studi sui biomarcatori hanno in genere esaminato gli anziani e non hanno seguito le persone nel tempo per vedere quando emergono questi biomarcatori o come cambiano tra mezza e tarda età.
Inoltre, lo sviluppo del MA e delle demenze correlate, come altre malattie, è influenzato da fattori come età, genetica e presenza di comorbilità. Prima che i ricercatori possano creare un esame del sangue accurato per il MA e le altre demenze correlate, devono colmare importanti lacune nella comprensione sia delle tendenze dei biomarcatori nel corpo che di altri fattori che potrebbero guidare la progressione della malattia.
Questa conoscenza può informare le strategie per prevenire le malattie e preservare la salute del cervello. Priya Palta PhD/MHS, prof.ssa associata di neurologia ed esperta nella valutazione di malattie cardiovascolari, invecchiamento e demenza, ha detto:
"C'è una carenza di ricerche sui cambiamenti dei biomarcatori nel sangue negli individui in mezza età e in vecchiaia, specialmente in diverse coorti di comunità, e sulle relazioni tra i cambiamenti dei biomarcatori e i disturbi cardiometabolici in mezza età. Comprendere queste relazioni tra biomarcatori potrebbe fornirci ulteriori approfondimenti su come possiamo aiutare a mantenere la funzione cerebrale nelle persone a rischio di demenza, monitorare la progressione della malattia o identificare le persone che possono beneficiare del trattamento".
Ora, una squadra della University of North Carolina, della New York University, della Johns Hopkins University e altri, con uno studio pubblicato sul Journal of American Medical Association (JAMA), ha scoperto che alcuni biomarcatori nel sangue della patologia del MA e della neurodegenerazione, in mezza età e in tarda età avevano forti associazioni con la demenza dell'anzianità, in particolare una proteina chiamata 'neurofilamento a catena leggera' (NFL).
Ciò che i ricercatori sanno già sui biomarcatori
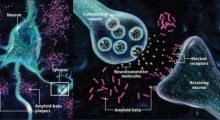
Possiamo misurare diversi biomarcatori nel sangue che riflettono il processo del MA, in cui proteine tossiche si accumulano e causano danni, infiammazione e morte dei neuroni nel cervello. La tau è uno dei due tratti distintivi della malattia, usata per diagnosticare la malattia all'autopsia. È una proteina che supporta e trasporta materiali all'interno dei neuroni.
Nel MA, la tau subisce una modifica biochimica chiamata fosforilazione che può essere misurata come tau-181 fosforilata, facendo sì che la proteina si stacchi dai neuroni e formi grovigli neurologici nel cervello.
I peptidi amiloide-beta 42 (Aβ42) e 40 (Aβ40), l'altro segno distintivo della malattia, sono rilasciati dalle cellule e sono soggetti ad aggregarsi, depositandosi nel cervello come placche amiloidi. Queste proteine si accumulano principalmente nel cervello, il che provoca la diminuzione dei loro livelli nel resto del midollo spinale e dei vasi sanguigni. Un rapporto Aβ42/Aβ40 basso è un indicatore precoce della patologia del MA.
Man mano che queste proteine si accumulano, i neuroni vengono danneggiati e muoiono, portando alla neurodegenerazione. L'NFL, un altro componente strutturale dei neuroni, degrada i neuroni quando sono danneggiati. L'NFL viene rilasciato nel liquido cerebrospinale (CSF) e si accumula nel flusso sanguigno. I livelli possono aumentare prima che i sintomi della demenza siano evidenti, rendendo alti livelli di NFL un indicatore precoce del danno neuronale e della malattia.
Queste proteine e i danni neuronali possono anche innescare l'infiammazione nel cervello, una caratteristica comune del MA e delle demenze correlate. Quando i neuroni sono infiammati, le cellule del cervello chiamate astrociti rilasciano la Glial Fibrillary Acidic Protein (GFAP) nel CSF e nel flusso sanguigno.
Come i ricercatori hanno fatto le loro scoperte
I ricercatori hanno estratto i dati dall'Atherosclerosis Risk in Communities Neurocognitive Study (ARIC-NCS), uno studio che ha reclutato adulti di mezza età alla fine degli anni '80. L'ARIC-NCS inizialmente si è concentrato sull'aterosclerosi e ora sta collegando il rischio cardiovascolare e la demenza.
I ricercatori hanno analizzato i dati di 1.525 partecipanti ARIC-NCS in modo retrospettivo e hanno esaminato informazioni cliniche precedenti e campioni di sangue conservati, nonché dati demografici, come razza, età e livello di istruzione.
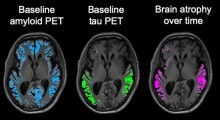
I ricercatori hanno scoperto che il rapporto Aβ42/Aβ40 diminuiva con l'età, mentre P-Tau181, NFL e GFAP aumentavano quando i partecipanti invecchiavano, indicando la neurodegenerazione. Hanno anche scoperto che l'ipertensione e il diabete in mezza età erano associati a un aumento più rapido di NFL e GFAP. Nel complesso, hanno stabilito che tutti i biomarcatori di sangue nella tarda età avevano una forte associazione con la demenza della vecchiaia.
Questi risultati dimostrano anche che i cambiamenti legati alla malattia possono essere identificati nel sangue quasi 20 anni prima che la demenza emerga a livello di popolazione; tuttavia, sono necessarie altre ricerche per identificare biomarcatori specifici che possono essere usati per diagnosticare individualmente il MA e le demenze correlate in questa fase iniziale.
Cosa dedurre?
Lo studio sottolinea l'utilità di monitorare i biomarcatori del sangue per la patologia e la neurodegenerazione legate al MA nel valutare il rischio di demenza.
Fonte: University of North Carolina (> English) - Traduzione di Franco Pellizzari.
Riferimenti: Y Lu, [+12], P Palta. Changes in Alzheimer Disease Blood Biomarkers and Associations With Incident All-Cause Dementia. JAMA, 2024. DOI
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.





 Associazione Alzheimer OdV
Associazione Alzheimer OdV