In questo momento, esiste solo un trattamento sintomatico per l'Alzheimer, che non mette in stallo il progresso della malattia.
Nè questo approccio fornisce approfondimenti sulle cause.
Ma se i risultati di studi recenti saranno confermati, questo sta per cambiare.
L'Alzheimer (AD) è una maledizione, sia per la persona che è stata colpita dalla condizione che per i suoi cari.
L'AD colpisce milioni di anziani in tutto il mondo e il numero di casi è in aumento, visto che sta migliorando la qualità dei servizi sanitari, sta aumentando l'aspettativa di vita e l'invecchiamento della popolazione.
Gli scienziati hanno creduto per lungo tempo che un livello anormale di produzione e accumulo di peptide amiloide-beta (Aβ) sia una probabile causa dell'AD. Questa visione è confermata da una serie di studi scientifici indipendenti.
Tuttavia, gli scienziati ora ritengono che non possano essere colpevoli i peptidi Aβ da soli. Questi peptidi danno anche alcuni benefici alla salute; è solo quando proliferano anormalmente che possono innescare lo sviluppo dell'AD. Troppa quantità di una cosa buona può essere cattiva! Queste scoperte possono aiutare gli scienziati mentre armeggiano con approcci terapeutici in grado di tenere sotto controllo il peptide Aβ.
Amiloide-Beta: spada a doppio taglio
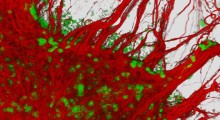
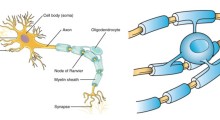
Secondo diversi studi di ricerca, gli individui affetti da AD tendono a sviluppare placche in varie aree del cervello, nelle fasi iniziali della malattia. Queste placche sono costituite da peptidi Aβ e si ritiene che ostacolino le normali funzioni neurali, interrompendo i collegamenti sinaptici.
Gli scienziati ritengono che questi depositi inneschino e peggiorino i sintomi legati alla neurodegenerazione che sono associati all'AD. Questi risultati hanno incoraggiato gli scienziati ad esplorare approcci diagnostici per rilevare precocemente l'AD e le metodologie di trattamento che potrebbero arginare il progresso della malattia, impedendo ai depositi di peptide Aβ di formarsi a livelli allarmanti.
Tuttavia, alcuni studi più recenti hanno suggerito che l'associazione tra i depositi di peptide Aβ anormale e lo sviluppo e il progresso di AD non è così semplice. Dei ricercatori hanno scoperto che non tutti gli individui con la neurodegenerazione mostrano un anormale accumulo del peptide Aβ nel cervello.
Ancora di più, non c'è sempre una correlazione positiva tra peptidi Aβ e neurodegenerazione. Infatti, gli individui affetti da AD con una quantità elevata di un composto chiamato PirB nel cervello mostrano prestazioni cognitive inferiori innescate da una degenerazione neuronale, rispetto agli individui che hanno solo elevati livelli di peptidi Aβ.
Queste scoperte hanno indotto gli scienziati a pensare che i depositi di Aβ non sempre innescano l'AD e che ci potrebbero essere altri strumenti diagnostici, come il livello di PirB, per rilevare prima la malattia.
La conferma è arrivata da un altro studio che ha stabilito le proprietà benefiche dei depositi peptidici di Aβ. Le proteine Aβ sono presenti in due forme: una più breve e una più lunga. La forma piu' breve si lega prima al rame (circa 1000 volte più fortemente) rispetto alla forma più lunga.
Anche se il rame è necessario perchè il corpo umano funzioni normalmente, delle quantità anormalmente elevate di esso provocano effetti negativi sulla salute. Per esempio, molto rame innesca la formazione di radicali liberi che sono dannosi per l'organismo.
Legandosi al rame, la forma più breve di peptidi Aβ riduce la quantità di rame che continuerebbe a generare radicali liberi nocivi. Questo, a sua volta, riduce lo stress ossidativo nel cervello. Tuttavia, come sempre, troppa quantità di una cosa buona fa male. Troppi peptidi Aβ brevi tendono a raggrupparsi e ad assorbire il rame da altre zone del corpo, dove il metallo è necessario. Per di più, una quantità abnorme della forma più breve di peptidi Aβ nel cervello aumenta la quantità di rame.
Questi risultati indicano che non tutti i peptidi Aβ sono dannosi e portano all'AD. Né la presenza di peptidi Aβ da soli è un motivo di preoccupazione. Il tipo di peptidi Aβ presenti nel cervello e l'entità in cui sono presenti dovrebbero essere presi in considerazione prima di dichiarare che un individuo è candidato ad alto rischio per l'AD.
I risultati di cui sopra confermano i risultati ottenuti in un precedente studio, che hanno dimostrato che il danno neurale inizia a verificarsi non appena i peptidi Aβ iniziano a formare grumi. Gli scienziati ritengono che il danno è maggiore nelle prime fasi dell'aggregazione, perché questi piccoli gruppi possono muoversi più velocemente nel cervello e quindi uccidere più cellule neurali.
L'accumulo anomalo di peptidi Aβ nel cervello innesca un altro sviluppo che si crede responsabile di danni neurali. Il danno alle cellule cerebrali dei peptidi Aβ raggruppati innesca delle risposte infiammatorie. Queste, a loro volta, portano alla produzione di un altro raggruppamento nocivo che si compone di proteina tau. Questo nuovo sviluppo aggrava la degenerazione neurale e peggiora i sintomi dell'Alzheimer.
I risultati di cui sopra hanno indotto gli scienziati ad esplorare un approccio farmacologico diverso per arginare il progresso di AD. Ora stanno cercando di sviluppare farmaci che impediscono ai peptidi Aβ di aggregarsi insieme. Studi sui farmaci sono in corso, e si ritiene che tra essi, il Reminyl potrebbe essere utile per trattare la causa principale del danno neurale.
Tuttavia, gli scienziati devono anche concentrarsi su approcci farmacologici in grado di controllare i livelli sia di Aβ che della proteina tau.
L'angolo PirB nello sviluppo e nel progresso dell'AD
Gli scienziati hanno anche scoperto un altro elemento che secondo loro può aumentare gli effetti nocivi del raggruppamento di peptidi Aβ. I sintomi di AD si manifestano anche prima che i peptidi Aβ si accumulino formando placche.
Questo perché il PirB, che è un potente recettore amiloide-beta, attrae e lega i peptidi: sia le singole molecole che i gruppi. Ciò porta alla formazione di gruppi più grandi di peptidi Aβ, che vanno per accelerare il processo di degenerazione neuronale.
La sfilza di ricerche per inchiodare la patogenesi di AD ha messo a nudo parecchie lacune nella ipotesi amiloide in voga fino a poco tempo fa. Ma questo fa sperare che gli scienziati siano ora più vicini che mai a trovare una cura per l'AD. Altri esperimenti devono essere condotti, ma la direzione è chiara.
Referenze:
Beckett TL, Webb RL, Niedowicz DM, Holler CJ, Matveev S, Baig I, LeVine H 3rd, Keller JN, & Murphy MP (2012). Postmortem Pittsburgh Compound B (PiB) binding increases with Alzheimer’s disease progression. Journal of Alzheimer’s disease : JAD, 32 (1), 127-38 PMID: 22766739
Gandy, S., & DeKosky, S. (2013). Toward the Treatment and Prevention of Alzheimer’s Disease: Rational Strategies and Recent Progress Annual Review of Medicine, 64 (1), 367-383 DOI: 10.1146/annurev-med-092611-084441
Goldsworthy, M., & Vallence, A. (2013). The Role of -Amyloid in Alzheimer’s Disease-Related Neurodegeneration Journal of Neuroscience, 33 (32), 12910-12911 DOI: 10.1523/JNEUROSCI.2252-13.2013
Hong-Qi, Y., Zhi-Kun, S., & Sheng-Di, C. (2012). Current advances in the treatment of Alzheimer’s disease: focused on considerations targeting Aβ and tau Translational Neurodegeneration, 1 (1) DOI: 10.1186/2047-9158-1-21
Kim, T., Vidal, G., Djurisic, M., William, C., Birnbaum, M., Garcia, K., Hyman, B., & Shatz, C. (2013). Human LilrB2 Is a -Amyloid Receptor and Its Murine Homolog PirB Regulates Synaptic Plasticity in an Alzheimer’s Model Science, 341 (6152), 1399-1404 DOI: 10.1126/science.1242077
Mokhtar, S., Bakhuraysah, M., Cram, D., & Petratos, S. (2013). The Beta-Amyloid Protein of Alzheimer’s Disease: Communication Breakdown by Modifying the Neuronal Cytoskeleton International Journal of Alzheimer’s Disease, 2013, 1-15 DOI: 10.1155/2013/910502
Mondragón-Rodríguez, S., Perry, G., Zhu, X., & Boehm, J. (2012). Amyloid Beta and Tau Proteins as Therapeutic Targets for Alzheimer’s Disease Treatment: Rethinking the Current Strategy International Journal of Alzheimer’s Disease, 2012, 1-7 DOI: 10.1155/2012/630182
Singh, I., Sagare, A., Coma, M., Perlmutter, D., Gelein, R., Bell, R., Deane, R., Zhong, E., Parisi, M., Ciszewski, J., Kasper, R., & Deane, R. (2013). Low levels of copper disrupt brain amyloid-? homeostasis by altering its production and clearance Proceedings of the National Academy of Sciences, 110 (36), 14771-14776 DOI: 10.1073/pnas.1302212110
Wirth, M., Madison, C., Rabinovici, G., Oh, H., Landau, S., & Jagust, W. (2013). Alzheimer’s Disease Neurodegenerative Biomarkers Are Associated with Decreased Cognitive Function but Not -Amyloid in Cognitively Normal Older Individuals Journal of Neuroscience, 33 (13), 5553-5563 DOI: 10.1523/JNEUROSCI.4409-12.2013
Fonte: Viatcheslav Wlassoff PhD in Brainblogger.com (> English text) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non dipende da, nè impegna l'Associazione Alzheimer onlus di Riese Pio X. I siti terzi raggiungibili da eventuali links contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.




 Associazione Alzheimer OdV
Associazione Alzheimer OdV