Ricercatori hanno confrontato, per la prima volta, la schizofrenia e la demenza frontotemporale, disturbi che condividono le regioni cerebrali del lobo frontale e temporale. L'idea può essere fatta risalire a Emil Kraepelin, che ha coniato il termine 'demenza praecox' nel 1899 per descrivere il declino mentale ed emotivo progressivo di pazienti giovani. Il suo approccio è stato rapidamente sfidato, poiché solo circa il 25% delle persone colpite mostrava questa forma di progressione della malattia. Ma ora, con l'aiuto delle scansioni e dell'apprendimento automatico, gli scienziati hanno effettivamente trovato le prime indicazioni valide dei modelli neuroanatomici nel cervello che assomigliano a quelli dei pazienti con demenza frontotemporale. Kraepelin aveva probabilmente ragione in parte.
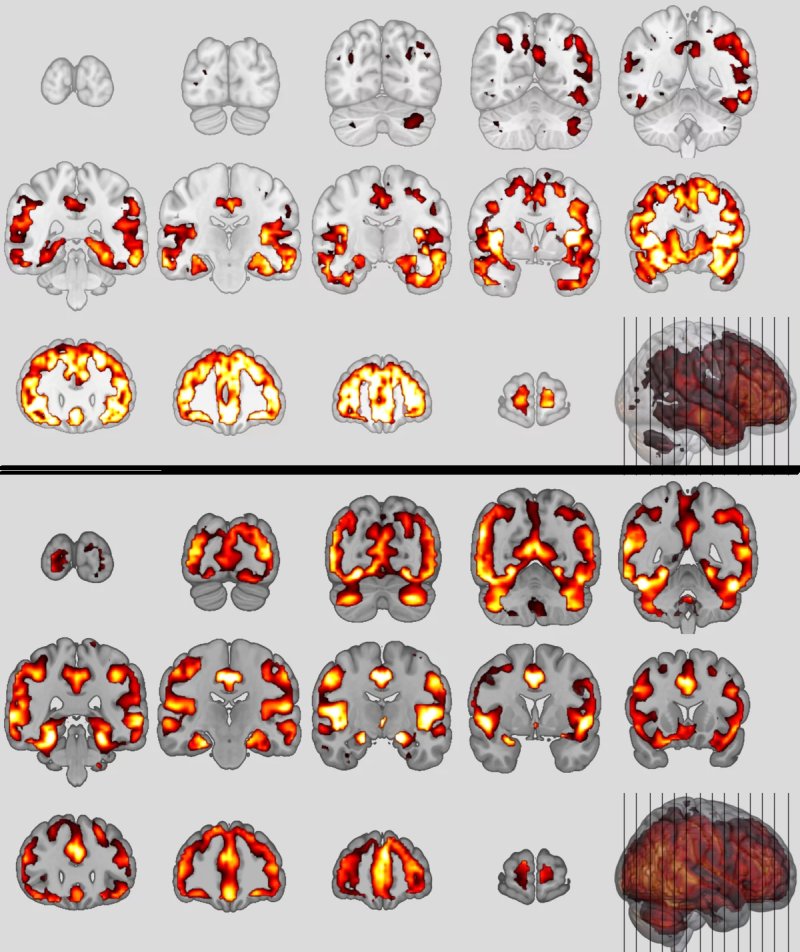 Schemi neuroanatomici della variante comportamentale della demenza frontotemporale (in alto) e della schizofrenia (in basso) Fonte: © Nikos Koutsouleris
Schemi neuroanatomici della variante comportamentale della demenza frontotemporale (in alto) e della schizofrenia (in basso) Fonte: © Nikos Koutsouleris
È raro che gli scienziati della ricerca di base tornino a risultati apparentemente obsoleti che hanno più di 120 anni, ma nel caso di Nikolaos Koutsouleris e Matthias Schroeter, ricercatori e medici, proprio questo hanno fatto. Si tratta di Emil Kraepelin, fondatore del Max Planck Institute for Psychiatry (MPI) e dell'ospedale psichiatrico della Ludwig Massimilian University di Monaco (LMU), e del termine 'demenza precoce', che ha reso popolare nel 1899.
Questa era la sua definizione dei giovani adulti che si ritiravano sempre più dalla realtà e cadevano in uno stato irreversibile, simile alla demenza. Kraepelin ha vissuto vedendo confutato questo concetto. All'inizio del 20° secolo, gli esperti stavano iniziando a usare il termine 'schizofrenia' per questi pazienti, poiché la malattia non comporta un percorso così malevolo in tutte le persone interessate.
Kraepelin ha avuto l'idea di una malattia frontotemporale, presumendo che il motivo del decorso, talvolta debilitante per i pazienti, avviene nelle aree del lobo frontale e temporale del cervello. È qui che sono controllati la personalità, il comportamento sociale e l'empatia.
"Ma questa idea si è persa perché non si è trovata alcuna prova patologica dei processi neurodegenerativi visti nell'Alzheimer nel cervello di questi pazienti", afferma Koutouleris, che lavora nei luoghi di lavoro di Kraepelin, MPI e LMU. "Da quando sono diventato psichiatra, volevo lavorare su questa questione".
Quindici anni dopo, con insiemi di dati sufficientemente grandi, tecniche di scansione e algoritmi di apprendimento automatico, il professore ha avuto a disposizione gli strumenti per trovare potenzialmente le risposte. Ha trovato il partner giusto in Matthias Schroeter, che studia le malattie neurodegenerative, in particolare la demenza frontotemporale, al Max Planck Institute for Human Cognitive and Brain Sciences.
Somiglianze tra schizofrenia e demenza frontotemporale?
La demenza frontotemporale (FTD), in particolare la sua variante comportamentale (bvFTD), è difficile da riconoscere nelle prime fasi perché spesso è confusa con la schizofrenia. Pertanto, le somiglianze sono evidenti: nei malati di entrambi i gruppi, ci sono cambiamenti della personalità e comportamentali e insorge uno sviluppo spesso drammatico per le persone colpite e i familiari.
Poiché entrambi i disturbi si trovano nelle regioni frontali, temporali e insulari del cervello, era ovvio confrontarle direttamente. "Sembrano essere su uno spettro di sintomi simili, quindi volevamo cercare firme o schemi comuni nel cervello", afferma Koutsouleris, descrivendo il suo piano.
Con un team internazionale, Koutsouleris e Schroeter hanno usato l'intelligenza artificiale per addestrare classificatori neuroanatomici di entrambi i disturbi, che hanno applicato ai dati cerebrali di diverse coorti. Il risultato, appena pubblicato su Jama Psychiatry, è che il 41% dei pazienti con schizofrenia soddisfa i criteri del classificatore della bvFTD.
"Quando abbiamo visto questo anche nei pazienti schizofrenici, si è accesa una lampadina, indicando una somiglianza tra i due disturbi", ricordano Koutsouleris e Schroeter.
Il team di ricerca ha scoperto che maggiore era il punteggio bvFTD dei pazienti, che misura la somiglianza tra i due disturbi, più era probabile che avessero un fenotipo 'di tipo bvFTD' e meno era probabile che migliorassero i loro sintomi su due anni.
Un paziente di 23 anni non si riprende
"Volevo solo sapere perché un mio paziente di 23 anni con sintomi insorgenti di schizofrenia, come allucinazioni, deliri e deficit cognitivi, non era affatto migliorato, anche dopo due anni, mentre un altro che ha iniziato altrettanto male stava continuando la sua istruzione e aveva trovato una ragazza. Molte altre volte ho visto questi giovani che non guarivano", descrive Koutsouleris.
Quando i ricercatori hanno anche controllato le correlazioni nei pazienti ad alto rischio come il 23enne, hanno trovato la conferma a livello neuroanatomico di ciò che Kraepelin aveva descritto con decisione per la prima volta: nessun miglioramento nella condizione di alcuni pazienti, tutto l'opposto.
Erano colpite strutture neuronali simili, in particolare la cosiddetta rete di 'modalità predefinita' e la rete di salienza del cervello, responsabile del controllo dell'attenzione, dell'empatia e del comportamento sociale, c'era una riduzione del volume nell'area della materia grigia che ospita i neuroni.
Nella bvFTD, alcuni neuroni (von Economo) periscono; anche nella schizofrenia questi neuroni sono alterati. Ciò era riflesso dal punteggio neuroanatomico: dopo un anno, era raddoppiato in queste persone gravemente colpite. Come confronto, gli scienziati avevano anche calcolato il punteggio di Alzheimer usando un classificatore specifico e lì non avevano trovato questi effetti.
"Ciò significa che il concetto di demenza precoce non può più essere completamente ignorato; forniamo la prima prova valida che Kraepelin non si sbagliava, almeno in alcuni pazienti", riassume Schroeter.
Oggi, o nel prossimo futuro, ciò significa che gli esperti saranno in grado di prevedere a quale sottogruppo appartengono i pazienti.
"Quindi si può avviare un intenso supporto terapeutico in una fase iniziale per sfruttare qualsiasi potenziale di recupero rimanente", esorta Koutsouleris.
Inoltre, per questo sottogruppo potrebbero essere sviluppate nuove terapie personalizzate che promuovono una corretta maturazione e connettività dei neuroni interessati e impediscono la loro distruzione progressiva nell'ambito del processo della malattia.
Fonte: Max-Planck-Gesellschaft (> English) - Traduzione di Franco Pellizzari.
Riferimenti: Nikolaos Koutsouleris, ...[+39], Matthias Schroeter. Exploring Links Between Psychosis and Frontotemporal Dementia Using Multimodal Machine Learning. JAMA Psychiatry, 2022, DOI
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.





 Associazione Alzheimer OdV
Associazione Alzheimer OdV