 Image by freepik
Image by freepik
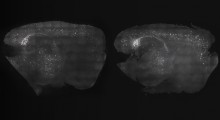
Entro il 2050, circa 135 milioni di persone in tutto il mondo vivranno con una demenza, la più comune causata dal morbo di Alzheimer. Le donne hanno più probabilità degli uomini di sviluppare il MA, anche dopo aver tenuto conto che vivono più a lungo. I sintomi del MA insorgono di solito dopo i 65 anni, però i cambiamenti nel cervello iniziano decenni prima dei sintomi. Per le donne, ciò coincide in genere con la transizione alla menopausa.
La menopausa deriva dalla diminuzione della produzione di due ormoni prodotti dalle ovaie: estrogeni e progesterone. Questi cambiamenti ormonali sono associati a una vasta gamma di sintomi, come vampate di calore, sudorazioni notturne, difficoltà a dormire, libido ridotta, cambiamenti dell'umore e nebbia cerebrale.
La terapia ormonale della menopausa (chiamata anche terapia sostitutiva ormonale o HRT da hormone replacement therapy), che include estrogeni da soli o combinati con un progesterone, è prescritta per aiutare per decenni con i sintomi della menopausa. Ma in che modo la terapia ormonale della menopausa influisce sul rischio di demenza? E perché alcuni studi affermano che la terapia aumenta il rischio, mentre altri dicono che lo riduce?
Ormoni e cervello
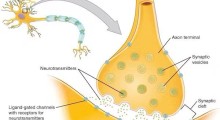
Un grande corpo di ricerca preclinica (su animali) mostra che gli estrogeni aiutano a proteggere il cervello. Riducono qualsiasi danno alle cellule nervose e supportano la salute generale del cervello. I recettori che rispondono agli estrogeni si trovano nelle aree del cervello correlate alle funzioni riproduttive.
Ma sono anche in aree del cervello importanti per l'apprendimento, la memoria e le capacità cognitive di ordine superiore come la pianificazione, l'organizzazione e il processo decisionale. Si pensa che la perdita degli effetti 'neuroprotettivi' degli estrogeni dopo la menopausa contribuisca a più casi di MA nelle donne rispetto agli uomini.
Studi clinici hanno anche mostrato che le donne che hanno una menopausa medica o chirurgica prima dell'età della menopausa naturale hanno per tutta la vita un rischio più elevato di demenza e compromissione cognitiva. Questo rischio sembra essere ridotto nelle donne che assumono la terapia degli estrogeni dopo l'intervento chirurgico.
Ciò ha portato i ricercatori a ipotizzare che aggiungere estrogeni - attraverso la terapia ormonale della menopausa - possa proteggere e mantenere la salute cognitiva delle donne. Tuttavia, i risultati della ricerca non sono coerenti.
La terapia ormonale della menopausa potrebbe influire sul rischio di demenza?
La preoccupazione per il rischio di demenza e la terapia ormonale della menopausa sono state parzialmente guidate dai risultati inaspettati di uno studio di riferimento condotto più di venti anni fa. I risultati hanno mostrato che l'uso di terapia ormonale nelle donne post-menopausa, dopo i 65 anni, era associato ad un aumento del rischio di demenza. Però questi studi hanno alcuni limiti chiave: 1) La maggior parte delle donne avevano più di 65 anni e più di dieci dopo la menopausa e 2) il tipo di estrogeni e progestinici (una forma sintetica di progesterone) usato può avere meno benefici per la salute del cervello.
La più recente revisione e meta-analisi sistematica pubblicata, dei dati scientifici che collegano la terapia ormonale al rischio di MA, includeva risultati di 51 diversi ricerche pubblicate fino al 2023. I risultati hanno mostrato che, se la terapia ormonale è iniziata in mezza età, o più in generale entro 10 anni dal periodo mestruale finale, si è verificato una riduzione del rischio di MA in tarda età, rispetto alle donne che non utilizzavano alcuna terapia ormonale.
La maggiore riduzione del rischio è stata associata alla terapia ormonale solo con estrogeni. Al contrario, quando si considera l'uso della terapia ormonale in tarda età, o più di 10 anni dopo la menopausa, la terapia solo con estrogeni ha avuto effetti neutri sul rischio di MA. Tuttavia, la terapia con estrogeni e progestinici era associata a un aumento del rischio. Solo uno studio clinico è stato pubblicato da questa meta-analisi. Questo studio ha esaminato gli effetti a lungo termine della terapia ormonale della menopausa iniziata nella menopausa precoce.
Le donne avevano in media 52,8 anni e 1,5 anni più della menopausa quando sono entrate in questo processo. Sono state assegnate in modo casuale a un estrogeno (con o senza progestinico) o a un placebo per 4 anni. I ricercatori hanno seguito 275 donne 10 anni dopo. Non hanno trovato effetti cognitivi (né danno né beneficio) in base al fatto che le donne avessero preso per 48 mesi la terapia ormonale o un placebo.
Cosa influisce sul tuo rischio?
Sembra che gli effetti della terapia ormonale della menopausa sul rischio di demenza siano influenzati da diversi fattori. Questi includono quando si inizia a prenderla, per quanto tempo si prende, il tipo di ormoni usati e la situazione genetica e di salute della persona.
- Quando inizia la terapia: l'ipotesi finestra critica
Un fattore chiave per determinare l'effetto della terapia ormonale della menopausa sulla funzione cognitiva e il rischio di demenza sembra essere l'inizio della terapia rispetto alla menopausa. Questa si chiama 'ipotesi finestra critica'. Secondo questa ipotesi, gli estrogeni possono aiutare a proteggere i neuroni nel cervello solo se si inizia a prenderli all'inizio della transizione della menopausa, in particolare entro pochi anni dalla menopausa, quando il cervello può ancora essere più sensibile agli ormoni. - Tipo di terapia ormonale della menopausa e ruolo del progesterone
Il tipo di ormoni inclusi nella terapia ormonale può variare ampiamente nella struttura molecolare e nelle azioni fisiologiche.
Tipi diversi di estrogeni (come estradiolo o estrogeni coniugati) e l'inclusione di un progestinico (necessari per le donne che non hanno subito un'isterectomia) possono avere impatti diversi sulla salute del cervello e sul rischio di demenza. Alcuni studi suggeriscono che l'aggiunta di un progestinico alla terapia degli estrogeni potrebbe contrastare alcuni dei benefici cognitivi degli estrogeni da soli, possibilmente bloccando i recettori degli estrogeni nel cervello. - Il ruolo dei sintomi vasomotori.
I sintomi vasomotori, come vampate di calore e sudori notturni, sono il segno distintivo della menopausa. Sperimentare più sintomi vasomotori è stato collegato a memoria più scarsa e ad un aumento dei marcatori biologici associati al rischio di demenza. Pertanto, un possibile percorso con cui la terapia ormonale della menopausa può moderare il rischio di MA è attraverso i suoi effetti sulla riduzione dei sintomi vasomotori. - Situazione genetica e di salute di una persona.
Il più grande fattore di rischio genetico per il MA ad esordio tardivo è essere portatori di 1 o 2 copie di una versione specifica del gene ApoE, chiamata ApoE E4. Esiste un'ipotesi emergente che le donne che hanno questo rischio genetico per il MA possano mostrare il massimo beneficio dall'uso della terapia ormonale.
Cosa significa questo per te?
La comunità clinica e scientifica sta ancora discutendo se la terapia ormonale della menopausa può avere un ruolo nel rischio di MA. Nel complesso, la decisione di usare la terapia ormonale dovrebbe essere individualizzata, tenendo conto dell'età e dei tempi della menopausa, dello stato di salute e dei sintomi specifici della menopausa.
Abbiamo bisogno di ulteriori ricerche prima di poter prendere decisioni chiare sul ruolo della terapia ormonale e il rischio di demenza, ma in base alle prove attuali, la terapia ormonale può essere utile se iniziata all'inizio della transizione della menopausa, in particolare per le donne a rischio genetico di MA.
Fonte: Caroline Gurvich (prof.ssa e neuropsicologa clinica) e Rachel Furey (docente di neuropsicologia) della Monash University e Samantha Loi (prof.ssa associato e neuropsichiatra) del Royal Melbourne Hospital e dell'Università di Melbourne
Pubblicato su The Conversation (> English) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.



 Associazione Alzheimer OdV
Associazione Alzheimer OdV