 Image by freepik.com
Image by freepik.com
Quando ho iniziato la pratica di neurologo nel 1989, non c'erano assolutamente farmaci che mitigassero il deterioramento cognitivo nei pazienti con morbo di Alzheimer (MA). C'erano farmaci per alcuni dei sintomi indesiderati come l'inversione sonno-veglia, la depressione, le esplosioni di rabbia e le convulsioni, ma nulla per affrontare il danno cerebrale progressivo sottostante che porta a compromissione cognitiva, demenza e infine alla morte.
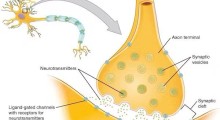
Ricordo che mi sentivo molto frustrato dal fatto che non potevo offrire nulla, nemmeno la speranza. Poi nel 1993, il primo inibitore dell'acetilcolinesterasi (AChEI), la tacrina, è stato approvato dalla FDA per il trattamento della demenza. Si pensa che questa classe di farmaci funzioni aumentando i livelli di acetilcolina, un importante neurotrasmettitore nel cervello.
C'è stata molta eccitazione per l'approvazione della tacrina, ma sono apparsi quasi immediatamente gravi effetti collaterali, inclusi danni gravi al fegato, e l'uso del farmaco è diminuito e poi scomparso dalla sera alla mattina. Credo di non aver mai scritto una prescrizione per la tacrina.
Tre anni dopo fu approvato il donepezil (nome commerciale Aricept), il primo AChEI relativamente sicuro, e sta ancora andando forte. Nel giro di pochi anni sono stati approvati due farmaci simili, rivastigmina e galantamina. Erano tutti ugualmente efficaci. Tutti avevano effetti collaterali simili, ma a volte una persona poteva tollerarne uno meglio di un altro. Per un singolo paziente, era difficile dire con certezza se fosse efficace o meno.
Alcuni dei miei pazienti hanno avuto un notevole miglioramento e altri non sembravano cambiare molto. Per altri, gli effetti collaterali erano intollerabili. I più comuni erano nausea, crampi e diarrea, nonché incubi e insonnia. Ho scoperto che l'avvio dei miei pazienti con una dose molto bassa, inferiore a quanto raccomandato, e aumentando molto lentamente la dose per diversi mesi, di solito evitava gli effetti collaterali.
Quando ho iniziato a prendere il donepezil io stesso qualche anno fa, ho attraversato il solito turbamento gastrointestinale, ma ciò che mi ha infastidito di più sono stati degli incubi terribili quasi ogni notte. Ho chiesto al mio neurologo e ho saputo che gli incubi sono comuni e di solito possono essere evitati prendendo la dose giornaliera al mattino, non prima di coricarsi. É quasi certo che è questo ad aver funzionato.
Ora non ho alcun effetto collaterale. Ma mi sta aiutando? Difficile da sapere. A volte penso che abbia aiutato, ma l'effetto placebo è forte. Le informazioni dall'esperienza di un paziente sono davvero inutili nella valutazione di un trattamento nonostante ciò che ascolti ogni notte della pletora di pubblicità televisive di prodotti che migliorano la memoria.
Ciò che è necessario è una sperimentazione clinica grande, attentamente controllata. La maggior parte dei piccoli studi in passato ha mostrato un modesto rallentamento della compromissione cognitiva per alcuni anni, ma poco o nessun beneficio nella fase di demenza grave. Nessuno aveva affermato che questa classe di farmaci poteva consentire alle persone con MA di vivere più a lungo.
Uno studio osservazionale pubblicato su Nature (ndt: eseguito da ricercatori dell'Università di Ferrara), ha valutato il tasso di declino cognitivo, nonché la sopravvivenza globale, in un ampio campione di pazienti affetti da demenza, trattati o non trattati con AChEI, in un ambiente nel mondo reale. I dati sono stati recuperati dall'ampio database National Alzheimer’s Coordinating Center Uniform Data Set e includevano 4.032 soggetti con MA, malattia da corpi di Lewy e demenza vascolare.
I soggetti sono stati accuratamente abbinati per eliminare le differenze confondenti, finendo per essere 786 che avevano ricevuto AChEI e 786 no. Lo stato cognitivo è stato valutato con il Mini Mental Status Exam (MMSE). I risultati sono stati notevoli. Innanzitutto, i soggetti con demenza da corpi di Lewy non hanno avuto benefici cognitivi dal trattamento.
Invece, quelli con MA che hanno ricevuto un AChEI non hanno quasi avuto cambiamenti nel punteggio MMSE per 6 anni, mentre i soggetti che non hanno assunto un AChEI hanno continuato a peggiorare. Alla fine dell'esame di 12 anni, i soggetti con MA che prendevano un AChEI hanno avuto una riduzione di 5,7 del punteggio MMSE dall'inizio rispetto a quelli che non hanno preso un AChEI che hanno declinato in media di 10,8 punti. Tieni presente che il punteggio più alto sull'MMSE è 30 e la soglia della demenza è di 23 e meno, quindi i soggetti trattati con AChEI (linea rossa sui grafici), erano rimasti in media al di sopra della soglia della demenza fino alla fine dello studio (I soggetti non trattati sono in blu).
 Punteggio MMSE nei i pazienti con demenza (A), LOAD (B) e demenza vascolare (C) dopo il trattamento con AChEI. (Fonte: Marco Zuin et al / Scientific Reports)
Punteggio MMSE nei i pazienti con demenza (A), LOAD (B) e demenza vascolare (C) dopo il trattamento con AChEI. (Fonte: Marco Zuin et al / Scientific Reports)
Lo stesso schema, sebbene non così pronunciato, è stato visto nei soggetti con demenza vascolare. Sospetto che ciò rifletta l'elevata incidenza di comorbidità: quasi la metà dei cervelli di demenza osservati all'autopsia hanno sia la patologia di MA che di demenza vascolare.
Oltre al rallentamento del declino cognitivo, c'era una forte associazione tra la terapia AChEI e la minore mortalità per tutte le cause. Questo era vero anche per i soggetti con demenza da corpi di Lewy che non hanno avuto beneficio cognitivo dall'assunzione di farmaci AChEI. Ciò mi suggerisce che la maggiore sopravvivenza associata a questi farmaci deve avere un meccanismo diverso rispetto a quello che resiste al declino cognitivo.
 Sopravvivenza cumulativa (analisi di regressione multivariata di COX) dei pazienti con ogni demenza, trattati (AChEI+, verde) o non trattati (AChEI-, blu) con inibitori dell'acetilcolinesterasi. (Fonte: Marco Zuin et al / Scientific Reports)
Sopravvivenza cumulativa (analisi di regressione multivariata di COX) dei pazienti con ogni demenza, trattati (AChEI+, verde) o non trattati (AChEI-, blu) con inibitori dell'acetilcolinesterasi. (Fonte: Marco Zuin et al / Scientific Reports)
Questo documento mi ha costretto a cambiare la mia opinione sugli AChEI nel trattamento del MA. Come neurologo ero scettico sul fatto che avessero molti benefici, ma poiché erano relativamente sicuri da prendere, li ho prescritti regolarmente. Per i pazienti che lottavano con gli effetti collaterali, avevo una soglia bassa per fermare il farmaco.
Ora, se vedessi ancora pazienti con MA o demenza vascolare, incoraggerei fortemente a persistere con il farmaco, iniziando a dosi molto basse, se necessario, e aumentando la dose molto lentamente al bisogno. Il vantaggio sembra essere reale, anche nelle fasi avanzate della malattia.
Fonte: Daniel Gibbs in A Tattoo On My Brain (> English) - Traduzione di Franco Pellizzari.
Riferimenti: M Zuin, A Cherubini, S Volpato, L Ferrucci, G Zuliani. Acetyl-cholinesterase-inhibitors slow cognitive decline and decrease overall mortality in older patients with dementia. Sci Rep, 2022, DOI
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.






 Associazione Alzheimer OdV
Associazione Alzheimer OdV